Иллюстрация 1 Шероховатые имплантаты в виде компрессионного винта введены глубоко в полость носа и выступают на несколько миллиметров в воздухоносны пути. Рентгенограмма через 24 месяца после операции, клинические проявления отсутствуют. Поскольку жевательная нагрузка в любом случае не распространяется на область воздухоносных путей, подобное глубокое введение имплантата не имеет никакого смысла. в полости носа имеется постоянный поток воздуха и жидкостей, что способствует предотвращению воспаления, при этом в верхнечелюстной пазухе условия гораздо менее благоприятные. Если такие же (с шероховатой поверхностью) имплантаты устанавливаются в пазуху, часто наблюдается образование грануляций и хронический воспалительный процесс. Тогда как при подобной ситуации в полости носа подобные изменения могут отсутствовать.
Internationale Implantatstiftung
Wir sind eine gemeinnützige und wissenschaftlich ausgerichtete Stiftung des Privatrechts, die Patientenerfahrungen und Ergebnisse von
Zahnimplantat-Versorgungen nach Knochenaufbau
erfassen und bewerten möchte.
Ziel ist die Erstellung einer Studie zur dentalen Versorgungsrealität in Deutschland / Österreich / Schweiz.
Einsender (Patienten u.a.) erhalten eine fachliche Einschätzung und Bewertung, kostenfrei und vertraulich.
Bitte wenden Sie sich an:
Internationale Implantatstiftung München
contact@implantfoundation.org
5. Консенсус по условиям лечения с применением базальных дентальных имплантатов в области верхнечелюстной пазухи
(Версия 3, выпуск с иллюстрациями в мае 2018)
Другие используемые документы:
- Консенсус по базальным имплантатам:
www.implantfoundation.org/ru/consensus-on-basal-implants - Ознакомительный консенсус:
www.implantfoundation.org/de/sondierungskonsensus2016
1. Клинико-анатомическое описание верхнечелюстной пазухи
Человеческое тело состоит из костей, мягких тканей и жидкостей. Пустоты, то есть пространства внутри тела, которые не заполнены ни одним из вышеуказанных компонентов, располагаются в полости рта, носа и пазухах, а также в воздухоносных путях. Тем не менее, человеческий организм может заполнить даже эти полости мягкими тканями и/или жидкостями, вследствие чего может потребоваться медицинское вмешательство, направленное на удаление или уменьшение содержания этих структур или субстанций.p>
Технически верхнечелюстная пазуха представляет собой слепую полость, к которой ведет единственное естественное соустье, открывающееся в средний носовой ход (meatus nasi medius). В здоровом состоянии верхнечелюстная пазуха способна к самоочищению через это естественное соустье. Если это соустье (внезапно) становится слишком узким для эвакуации большого объема секрета, или если оно блокируется, возникает застой жидкости в пазухе. Мягкотканные неопластические процессы в верхнечелюстной пазухе (мукоцеле, грануляционные ткани) могут привести к перемещению естественного дренирующего пути и получить достаточное кровоснабжение для постоянного существования в верхнечелюстной пазухе. Это справедливо как для доброкачественных, так и для злокачественных новообразований. Более 90% всех клинических случаев возникновения таких проблем или неопластических процессов затрагивают медиальную стенку верхнечелюстной пазухи или дно глазницы. Задние отделы верхнечелюстной пазухи (в области моляров) редко могут служить причиной нарушения дренирования пазухи, поскольку эта область располагается слишком далеко от естественного соустья пазухи с носовым ходом.
С точки зрения развития, верхнечелюстная пазуха представляет собой заполненную воздухом полость, которая практически полностью окружена костями и изнутри выстлана мембраной. Она образуется вследствие атрофии окружающей кости, которая происходит в различной степени и продолжается в течение всей жизни. К сожалению, размер устья не определяется никакой реальной клинической необходимостью, а только функциональными параметрами, связанными с костной тканью (атрофия, ремоделирование, реактивное образование кости и т.д.). Положение и протяженность носовой раковины, которая может дополнительно или самостоятельно ограничивать функции соустья, не подвержены влиянию и не контролируются клинической потребностью в дренировании пазухи. Это последнее обстоятельство само по себе часто требует хирургического вмешательства с целью обеспечения адекватного оттока из верхнечелюстной пазухи.
На протяжении жизни отмечается тенденция к увеличению размеров верхнечелюстной пазухи. Этот процесс атрофии подчиняется закону Wolff, согласно которому кость оптимизирует свою форму и объем (т.е объем кости будет уменьшаться вследствие недостаточной нагрузки) и адаптируется к выполняемой функции.
В здоровом состоянии верхнечелюстная пазуха выстлана тонкой слизистой, клетки которой имеют реснички (мерцательный эпителий). Ее самоочищение обеспечивается за счет секреции (около 1 литра в день) и адекватной эвакуации секрета, при этом пазуха практически всегда остается свободной от микроорганизмов.
Патологические образования (или транзиторный риногенный воспалительный процесс) в любой зоне верхнечелюстной пазухи может усилить секрецию или привести к образованию новых тканей, что часто приводят к перегрузке естественного дренирующего пути через естественное соустье или к его блокаде.
Слизистая оболочка (мембрана Шнайдера) выстилает верхнечелюстную пазуху изнутри. Она имеет свое собственное кровоснабжение внутри пазухи. В здоровом состоянии она очень тонкая и особенно истончена у курильщиков. Ее толщина может увеличиваться у некурящих людей. Если слизистая утолщается, или если постоянно приходится бороться с воспалением (например, с инфекцией в области зубов), возникает дополнительная потребность в притоке и оттоке крови. Это создает условия для хронического воспаления. Если новообразование тканей вызвано инородными телами, попавшими в верхнечелюстную пазуху, самостоятельное заживление не наблюдается, пока эти инородные тела не будут удалены. Ввиду чего, наличие таких инородных тел требует хирургического вмешательства в области верхнечелюстной пазухи (модифицированные методики фенестрации по Caldwell-Luc).
В тех случаях, когда самостоятельное очищение верхнечелюстной пазухи ограничено наличием грануляций, кист или мукоцеле, введение базального имплантата, который, как правило, заходит в пазуху, или даже устанавливается через пазуху, может нарушить баланс. Поскольку это состояние непредсказуемо, его следует и оно может быть адекватным образом устранено. Никакого вреда для имплантата как такового не будет, если (естественная) вентиляция или какие-либо иные формы дренажа верхнечелюстной пазухи будут быстро восстановлены.
Традиционное медицинское образование в университетах многих западных стран (оториноларингология, стоматология) и правила, устанавливаемые национальными системами медицинского страхования, предполагают возможность лечения в большинстве случаев (даже при рецидивирующих воспалительных процессах) посредством консервативных мер, включающих промывание полости носа, применение сосудосуживающих капель в нос и антибиотиков. Все это действительно часто может привести к улучшению на промежуточном этапе. Однако во многих случаях данный вид лечения не устраняет корень проблем. Вот почему часто наблюдаются рецидивы, например, в осенний период или при контакте с аллергенами пациента, страдающего аллергическими реакциями. Лечение рецидивов (в котором не было необходимости), вызывает ненужную боль у пациентов, а также значительно увеличивает расходы по медицинской страховке. Единственным способом лечения хронических обструкций дренажа, долгосрочные результаты которого будут успешными, это создание и поддержание эффективной и постоянной адекватной вентиляции и адекватного дренирования верхнечелюстной пазухи.
Первой соответствующей хирургической процедурой была описанная методика Caldwell-Luc (выполняемой под наркозом), согласно которой стенка пазухи между зубами и инфраорбитальным (подглазничным) отверстием открывалась, что создавало условия для полноценного и легкого удаления содержимого пазухи. Недостатком этой процедуры, как указывалось выше, было в ряде случаев сдавление подглазничного нерва рубцовыми тканями, что приводило к хронической боли. Это осложнение требовало продолжения консервативного лечения. Позднее была разработана методика, которая предполагает восстановление верхнечелюстной пазухи, например, титановой сеткой, что позволяет обеспечить предсказуемое отделение верхнечелюстной пазухи от мягких тканей лица. Это сводило к минимуму или даже позволяло избежать боли, вызванной образованием рубцов.
Только внедрение эндоскопических методик, которые применяются у пациентов под седацией или анестезией, стало надежным и эффективным, без побочных эффектов, хирургическим лечением, создающим адекватное дренирование верхнечелюстной пазухи.
2. Варианты лечения в области верхнечелюстной пазухи
Установка имплантатов в зоне, ранее занимаемой верхнечелюстной пазухой, в настоящее время является стандартом в стоматологии и общепринятым дополнением в традиционной медицине. Существуют две принципиально различные модели установки имплантатов:
- Имплантация в сочетании с аугментацией кости и последующей остеоинтегацией.
- Кортикальная опора для дентальных имплантатов без аугментации кости, за счет остеофиксации
2.a. Методики наращивания кости в области верхнечелюстной пазухи
Если высота кости между альвеолярной кортикальной костной пластинкой в дистальных отделах верхней челюсти и базальной кортикальной костной пластинкой верхнечелюстной пазухи уменьшается, в традиционной имплантологии существуют две тактики лечения для увеличения костного объема.
Одна из них процедура открытого «синус-лифтинга», которая предполагает открытие вестибулярной стенки верхнечелюстной пазухи, отделение слизистой (мембраны Шнайдера) и введение остеопластического материала между слизистой и базальной костной пластинкой альвеолярного отростка. Внутренний (закрытый) синус-лифтинг выполняется со стороны альвеолярного гребня, иногда даже без отслаивания лоскута.
Эти процедуры могут выполняться одновременно с установкой дентальных имплантатов или отдельно, в два этапа. Если процедура выполняется без одномоментной имплантации, время ожидания от «синус- лифтинга» до установки традиционных имплантатов составляет от трех до пяти месяцев.
Обычно двухфазные имплантаты устанавливают после процедуры синус- лифтинга. Это имплантаты в форме катриджа (кассеты), имеющие большой диаметр и шероховатую внутрикостную поверхность.
В качестве альтернативы «синус-лифтингу» с остеопластическими материалами могут использоваться костные блоки (костные трансплантаты). Нужно иметь в виду, что этот вид лечения более инвазивный, поскольку костные блоки должны быть забраны из другой зоны, что ассоциируется с дополнительными рисками и увеличивает болезненность процедуры в целом за счет таковой в донорской зоне. Более продвинутый вариант этого метода на сегодняшний день заключается в одномоментной установке двухфазных имплантатов в костный блок. Однако при использовании данного варианта в обычных условиях одномоментная нагрузка исключается, поскольку одномоментная нагрузка в обязательном порядке требует прямого контакта имплантата или абатмента с полостью рта. Поскольку костный трансплантат чувствителен к инфекции, одномоментной нагрузки обычно стараются избежать. Обычно для этой цели используются 2-фазные имплантаты, т. е. имплантаты с большим диаметром и шероховатой эндооссальной поверхностью.
Благодаря развитию базальной или базальной/стратегической имплантологии приблизительно с 2006 года, операции по пересадке костных блоков и синус- лифтинг, целью которых было увеличения объема кости для установки дентальных имплантатов, в сущности стали лишними. Тем не менее, они выполняются и на сегодняшний день, а в некоторых местах даже достаточно часто.
2.b. Кортикальная опора базальных/стратегических дентальных имплантатов без аугментации кости, посредством остеофиксации
Применение латеральных базальных имплантатов на протяжении последних 25 лет представляет собой альтернативу традиционной дентальной имплантации, создавая условия для одномоментной нагрузки и позволяя избежать аугментации кости. Соответствующий протокол лечения требует только кортикальную опору для имплантатов в кортикальной кости: «2ой или 3ий кортикальный уровень», одним из которых может служить базальная костная пластинка верхнечелюстной пазухи. Для сопротивления силам интрузии и экструзии режущие грани винтовой нарезки имплантатов должны быть вкручены непосредственно в кортикальное дно верхнечелюстной пазухи. Просто контакт вершины имплантата с дном пазухи недостаточен для функционирования имплантатов, поскольку в этом случае отсутствует эффективное сопротивление силам экструзии, которые в большинстве случаев возникают при установке циркулярных ортопедических конструкций.
Базальные имплантаты имеют тонкий полированный стержень1 и апикальную ретенцию (винтовую нарезку или кольца/диски). Остеофиксация имплантатов осуществляется либо вертикально, либо транскортикальной/горизонтально. «Остеофиксация» в данном контексте означает, что резьба имплантатов захватывает базальную кортикальную кость верхнечелюстной пазухи, так что кончик имплантата автоматически оказывается в пазухе или, по крайней мере, в ее утолщенной слизистой (в мембране Шнайдера).
Принципы остеофиксации хорошо известны по опыту оперативной травматологии и ортопедии. В области верхнечелюстной пазухи остеофиксация исключает образование грануляций, известных по применению двухфазных имплантатов с шероховатой внутрикостной поверхностью. Части полированных базальных имплантатов, располагающиеся внутри пазухи, не привлекают инфекционные агенты.
Поскольку кортикальное дно верхнечелюстной пазухи не является в 100% случаев безопасной зоной для имплантации, дизайн имплантатов обычно позволяет создать дополнительную опору, например, в дне полости носа или в тубероптеригоидной области.
Опора в области скуловой кости может рассматриваться в качестве альтернативы таковой в области дна верхнечелюстной пазухи.
Ситуация после установки базальных имплантатов в дно верхнечелюстной пазухи существенно отличается от случаев установки традиционных двухфазных имплантатов с шероховатой внутрикостной поверхностью. Глубокое введение (более 2 мм) традиционных дентальных имплантатов с традиционной шероховатой поверхностью в верхнечелюстную пазуху во многих случаях приводит к локальному полипозу. В этих случаях кончик имплантата в верхнечелюстной пазухе играет роль инородного тела (например, как остатки пломбировочных материалов или фрагменты корня зуба), вызывая образование грануляционной ткани, которая занимает место. Эта форма полипоза может остаться недиагностированной и клинически никак себя не проявлять в течение длительного времени.
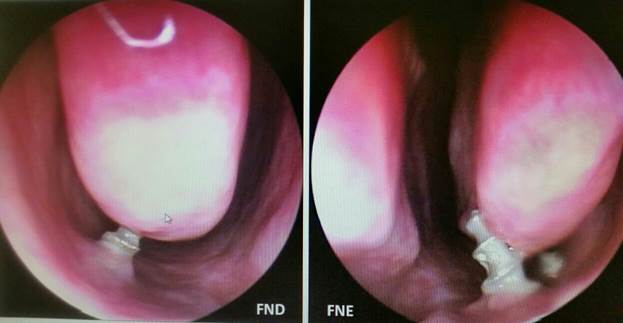
Вследствие значительных показателей неудачных исходов операций по «синус- лифтингу», на сегодняшний день прослеживается четкая тенденция по выбору альтернативных, менее рискованных методик. Другая причина отказов от выполнения процедуры синус-лифтинга со стороны пациентов заключается в том, что она исключает одномоментность. Пациенты больше не соглашаются на (ненужные) вмешательства по аугментации костной ткани. Они так же, как правило, не одобряют удлинение периода заживления (сроков лечения), дополнительных рисков, сопутствующих повреждений и увеличения стоимости.
3. Верхнечелюстная пазуха: заболеваемость и лечение
Распространенностьпроблемсверхнечелюстнойпазухойвпопуляциидостаточно высока, но в большом числе случаев клинические симптомы, ассоциированные с назальным воспалением, позже снова исчезают. Если симптомы со стороны верхнечелюстной пазухи сохраняются и существенным образом ухудшают качество жизни пациентов, вариантом лечения является хирургическая коррекция анатомии верхнечелюстной пазухи. Несмотря на то, что открытые способы коррекции пазухи (модифицированные методики Caldwell-Luc) применяются до настоящего времени, широкое распространение получили также минимально инвазивные вмешательства. Последние успешно применяются в тех случаях, когда в верхнечелюстной пазухе отсутствуют ятрогенные инокулированные инородные тела, удаление которых необходимо произвести под визуальным контролем. Если кортикобазальные имплантаты прочно закреплены во второй кортикальной пластине, с проникновением через шнайдеровскую мембрану или без нее, они не считаются инородными телами. Их не удаляют в случае инфекций гайморовой пазухи, поскольку они, по-видимому, не являются причиной проблемы. Благодаря своей гладкой поверхности они не вызывают воспалений.
Иллюстрация 2 Грануляции, полипы и другие нежелательные ткани не исчезнут до тех пор, пока не будет устранена причина их образования.
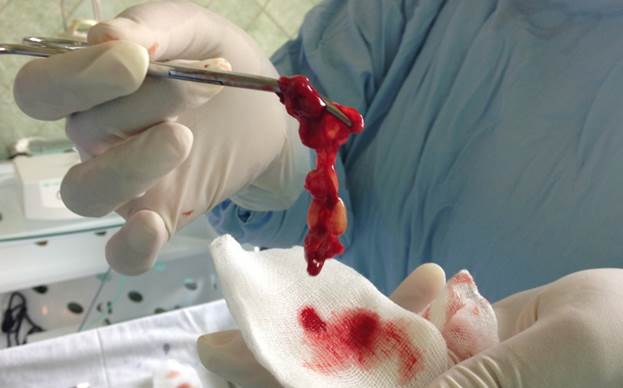
В случае радикального вмешательства цель плана лечения заключается в полном удалении причины проблемы или проблем. Вследствие этого, все пораженные мягкие ткани (грануляции, полипы), остатки пломбировочных материалов, резидуальные фрагменты корней, части имплантатов и т.д. полностью удаляются через латеральный доступ (Caldwell-Luc), дополнительно обеспечивая достаточную вентиляцию через естественное соустье. Создание беспрепятственной вентиляции является еще одной задачей этого вмешательства. Латеральные базальные имплантаты могут быть установлено непосредственно в это же время. Созданное хирургическим путем отверстие в кости вестибулярной стенки пазухи может быть закрыто, например, титановой сеткой. Этот вариант лечения предполагает применение антибиотиков (т. е. Avelox), а также местную дезинфекцию (т. е. Betadine) и тампонады.
Задачей эндоскопического вмешательства через носовой ход является расширение естественного соустья и удаление крючковидного отростка, что обеспечивает оптимальную вентиляцию и, в большом проценте случаев, последующее самостоятельное заживление.
В качестве альтернативы, особенно при одномоментном лечении острых воспалительных процессов, может создаваться дополнительное отверстие в нижнем носовом ходу (по направлению к верхнечелюстной пазухе). Такие дополнительные отверстия в последующем самопроизвольно закрываются. Сообщалось, что эти отверстия могут спровоцировать вентиляцию между обоими соустьями без вентиляции остальных зон верхнечелюстной пазухи, что считается неблагоприятным вариантом.
Очень полезно промыть верхнечелюстную пазуху растворами местных дезинфицирующих средств. Если эти варианты лечения не привели к существенному улучшению через несколько дней, следует рассматривать хирургическое вмешательство.
Антибиотики должны назначаться в достаточно высоких дозировках, и они должны быть эффективными для того, чтобы действительно улучшить ситуацию в воспаленной верхнечелюстной пазухе, а не спровоцировать нежелательную хронизацию воспалительного процесса.
4. Какие меры предосторожности необходимы, если план лечения по установке дентальных имплантатов предполагает установку кортикальных имплантатов в базальный или небный/латеральный кортикальный слой верхнечелюстной пазухи?
Существуют много проблем со здоровьем, потенциально вызываемых инфекцией в верхнечелюстных пазухах.
В большом проценте случаев в популяции обнаруживаются клинические признаки рецидивирующей инфекции в верхнечелюстной пазухе (как правило, в осенне- зимний период и весной, в результате очень выраженной иммунной реакции на специфические аллергены). Лечение обычно включает назначение антибиотиков и местное применение мазей или промывающих растворов для полости носа (включая хлорид натрия) для предотвращения или снятия отека. Большинство пациентов отказывается от хирургического вмешательства, пока их качество жизни не страдает существенно от рецидивирующего или перманентного инфекционного процесса. Эти пациенты не придают значения существующей проблеме на той стадии, когда симптомы отсутствуют, и многие из них даже не упоминают об этих преходящих жалобах в своей медицинской истории, даже их об этом специально спросить.
При временном ухудшении состояния отмечается утолщение мембраны Шнайдера. Сама по себе или в сочетании с кистами, мукоцеле или другими мягкотканными образованиями в верхнечелюстной пазухе она может закрыть естественное соустье и блокировать дренаж пазухи.
Утолщение слизистой пазухи в целом менее 12 мм; у курильщиков слизистая очень тонкая. Наличие утолщенной слизистой предполагает полипоз. Отек мягких тканей внутри пазухи может блокировать естественное соустье и стимулировать образование гноя.
Гной и другое отделяемое всегда будут искать пути наименьшего сопротивления для выхода из верхнечелюстной пазухи. Если естественное соустье заблокировано, могут образовываться рецидивирующие свищевые ходы, или отделяемое может отходить через свежее ложе имплантата.
90% всех клинических проблем, ассоциированных с верхнечелюстной пазухой, локализуются в ее медиальной стенке, медиальной части дна глазницы или базальной стенке пазухи. Изменения или проблемы в дистальной или дистолатеральных областях верхнечелюстной пазухи практически никогда не оказывают влияния на ее дренирование. Это одна из причин, почему клинические проявления проблем, связанных с установкой так называемых скуловых имплантатов (даже через пазуху, транссинусально) наблюдаются крайне редко.
Важно избегать установки двухфазных имплантатов в верхнечелюстную пазуху (за исключением методик синус-лифтинга по Summers или открытого синус- лифтинга) в острой фазе воспалительного процесса. Однако диагностировать острую фазу невозможно, если отсутствуют клинические проявления (жар, боль, чувство давления, отхождение гноя).
Внутри верхнечелюстных пазух часто обнаруживаются твердые фрагменты, оставшиеся после стоматологического лечения (пломбировочные материала, наполнители корневых каналов, фрагменты корня, даже эндодонтические инструменты и их части). В последствии они постоянно инкапсулируются в грануляционной ткани. Без (радикального) хирургического вмешательства и удаления этих инородных тел нельзя ожидать регрессии слизистой или исчезновения полипоза или грунуляций.
5. Существуют ли со стороны верхнечелюстной пазухи абсолютные противопоказания к установке базальных имплантатов?
Как показывает опыт, хирургическое восстановление верхнечелюстной пазухи (например, операция по Caldwell-Luc или эндоскопическое расширение естественного соустья) является безопасным вмешательством, которое может выполняться позже, по мере необходимости (после установки имплантатов, при возникновении проблем). Таким образом, базальные винтовые имплантаты или комбинированные имплантаты могут использоваться даже в менее благоприятных ситуациях. Однако, следует отметить, что никакая шероховатая поверхность не должна вводиться в верхнечелюстную пазуху транскортикально, поскольку это может привести к ретроградным периимплантитам и ретенции бактерии на шероховатой поверхности имплантатов.
Пациентов следует проинформировать, что этот подход к лечению с использованием традиционных базальных винтовых имплантатов и комбинированных имплантатов является мотивированным уходом от ранее существовавшего метода установки двухфазных имплантатов, и что не все специалисты, которые будут в будущем проводить лечение, имеют представление об их особенностях, упомянутых выше.
Хорошо известно, что многие пациенты предпочитают жить с рецидивирующим или даже хроническим инфекционным процессов в верхнечелюстной пазухе и стараются избежать хирургического вмешательства. Потенциальные проблемы, связанные с установкой базальных винтовых имплантатов в верхнечелюстную пазуху, следует рассматривать отдельно; они, как правило, не имеют ничего общего с имплантатами. Грануляции, полипоз, изменения мягких тканей и гноетечение обычно можно успешно вылечить без удаления имплантатов. Ввиду этого, неэтичным будет отказывать этой группе пациентов в лечении с использованием базальных имплантатов только на основании того, что они отказываются от проведения санирующих вмешательств на верхнечелюстной пазухе до имплантации.
6. Является ли подвижность базального дентального имплантата показанием к его удалению, если он связан с верхнечелюстной пазухой?
6.a.
Подвижность традиционных имплантатов, устанавливаемых в альвеолярный гребень, имеющих шероховатую внутрикостную поверхность и большой диаметр, является четким показанием к их удалению, поскольку поверхность этих имплантатов способствует миграции бактерий, находящихся в полости рта, в верхнечелюстную пазуху. Кроме того, повторная остеоинтеграция имплантатов в условии воспаления в верхнечелюстной пазухе, как правило, не наблюдается. Но имплантаты данного вида в любом случае не рекомендуется устанавливать в пределах верхнечелюстной пазухи.
Образование костных кратеров вокруг кончика имплантатов, устанавливаемых в альвеолярный гребень (т.е. признаки ретроградного периимплантита по данным КТ-сканов или других рентгенограмм), как правило, требует удаления имплантата. При прогрессировании процесса будет наблюдаться слияние зон резорбции ортоградного и ретроградного периимплантитов, пораженный имплантат станет подвижным и отторгнется.
6.b.
Имплантаты, имеющие кортикальную опору, обычно устанавливаются в нижнюю/ базальную кортикальную пластинку верхнечелюстной пазухи (или через пазуху). Кончик имплантата, а не редко также и часть резьбы, находятся в верхнечелюстной пазухе. Такой же результат с точки зрения окончательного положения отмечается после ортопедического хирургического вмешательства или операции при срединной лицевой травме.
«Консенсус по базальным имплантатам» (1999, 2006, 2015, 2018) содержит информацию относительно того, в каких случаях базальные имплантаты следует удалять. Латеральная подвижность или возможность прокручивания базального имплантата не являются абсолютными показаниями к его удалению. Вертикальная подвижность, напротив, свидетельствует о том, что имплантат, скорее всего, необходимо удалять. Легче установить правильный клинический диагноз и принять правильное решение в пользу или против удаления имплантата в том случае, если на имплантатах не зафиксированы шинирующие ортопедические конструкции, и каждый имплантат может быть обследован отдельно.
Имплантологи, имеющие подготовку по использованию базальных имплантатов, проходят соответствующее специальное обучение в рамках специализированного постдипломного непрерывного образования. В связи с этим, принятие решения на критических этапах лечения должно приниматься исключительно этими специалистами. Тем не менее, рекомендуется обсудить объем любого корректирующего вмешательства на верхнечелюстной пазухе в каждом отдельном клиническом случае с ЛОР-врачами.
7. Методика прямой установки латеральных базальных имплантатов у пациентов с гнойным воспалением верхнечелюстной пазухи
Пациенты с рецидивирующим или хроническим воспалительным процессом в верхнечелюстной пазухе должны быть проинформированы о том, что рекомендуется провести лечение их заболевания до установки имплантатов. Однако трудно установить, правильно ли было проведено такое лечение, и будет ли оно успешным с точки зрения отдаленных результатов.
Установка больших имплантатов, имеющих шероховатую поверхность, в верхнечелюстную пазуху (включая пенетрацию слизистой пазухи и без выполнения синус-лифтинга) противопоказано при существующем или имеющемся в анамнезе рецидивирующем или хроническом воспалительном процессе в верхнечелюстной пазухе.
Консервативный подход:
Более консервативный подход заключается в имплантации при наличии имеющегосяилипредполагаемоговоспалительногопроцессавверхнечелюстной пазухе, которая становится возможной при использовании базальных винтовых имплантатов.
Эта методика включает транскортикальную остеофиксацию и использование локальных дезинфицирующих средств (т. е. Betadine). Поскольку проблемы в верхнечелюстной пазухе не являются целью данного вмешательства и ввиду этого остаются без коррекции (за исключением применения минимальных доз 5% Betadine в пораженной пазухе), часто наблюдается персистирующий рецидивирующий или хронический верхнечелюстной синусит.
Если возможно, следует избегать распространения воспалительного процесса в область 2-го и 3-его кортикального уровня.
Если дренаж пазухи через естественное соустье практически полностью блокирован, при имплантации в области верхнечелюстной пазухи может создаться угроза превышения дренажной емкости пазухи, что приведет к обострению воспаления.
Поскольку для латеральных базальных имплантатов типичен двойной характер заживления, инфекционный процесс в верхнечелюстной пазухе с большой долей вероятности будет препятствовать их заживлению (остеоинтеграции после заполнения пазов незрелой костной тканью). Для базальных винтовых имплантатов не свойственны эти недостатки, или они бывают выражены в гораздо меньшей степени.
Если состояние ухудшается на поздней стадии (после интеграции имплантатов), пациенту снова следует рекомендовать хирургическое лечение. В этом случае методом выбора будет один из следующих:
- эндоскопический способ расширения естественного соустья;
- создание дополнительного отверстия со стороны полости носа в верхнечелюстную пазуху.
Тогда как в тех случаях, когда в грануляционную ткань включены инородные тела (особенно, на расстоянии от дна верхнечелюстной пазухи), следует прибегать к радикальным мерам (модифицированная операция по Caldwell-Luc).
При эндоскопических вмешательствах, направленных на создание сообщения междуверхнечелюстной пазухой и полостью носа, фрагменты стоматологических материалов, как правило, не удаляются. Эти вмешательства обеспечивают адекватную вентиляцию в подавляющем большинстве случаев, и инфекционный процесс разрешается в 95% наблюдений, а выздоровление наступает в течение нескольких дней или недель. Все это без каких-либо дополнительных лечебных мероприятий.
Вмешательства на верхнечелюстной пазухе клинически не затрагивают базальные имплантат, поскольку они выполняются только на мягких тканях в пазухе. Интегрированные и жестко фиксированные в кости полированные имплантаты не рассматриваются в качестве причины проблем, до тех пор, пока дополнительные данные (например, признаки ретроградного периимплантита на КТ-сканах или других рентгенограммах, а также вертикальная подвижность имплантатов) не подтвердят их вовлечение в процесс.
Если выбран консервативный подход, пациента следует детально проинформировать о возможной необходимости дополнительного лечения верхнечелюстной пазухи, о том, что ЛОР-врачи могут не иметь представления о различных видах дентальной имплантации, а также об особенностях базальных имплантатов. Квалифицированный совет и помощь со стороны стоматологов можно ожидать только в том случае, если они прошли соответствующее обучение по установке имплантатов с кортикальной опорой.
8. Последствия медленного естественного расширения (пневматизации) или возможного увеличения костной массы в верхнечелюстной пазухе
В нижних отделах верхнечелюстной пазухи подобное расширение обычно описывается как «экспансия верхнечелюстной пазухи» или „вентиляция“, что не отражает реальные причины данного процесса. Любое хирургическое вмешательство в этой области запускает процессы моделирования и ремоделирования костной ткани, что приводит к расширению верхнечелюстной пазухи и потере кости альвеолярного отростка верхней челюсти. Ввиду этого, дополнительная атрофия наблюдается после имплантации, что в конечном итоге может даже привести к расширению базального края верхнечелюстной пазухи настолько, что ранее установленная транскортикально резьба базальных винтовых имплантатов полностью потеряет контакт с базальной кортикальной костной пластинкой верхнечелюстной пазухи. Если это произойдет, эти имплантаты больше не будут играть роль в трансмиссии жевательной нагрузки. Их можно удалить или снова вкрутить (докрутить) в кортикальную кость против часовой стрелки (если позволяет ортопедическая конструкция).
Ранее остеоинтегрированные латеральные базальные имплантаты (которые не прикрепляются за пределами верхнечелюстной пазухи или скуло-альвеолярного гребня дополнительными винтами) также могут утратить контакт с кортикальной костью вследствие расширения верхнечелюстной пазухи (особенно в области первого и второго премоляров и первого моляра) и стать подвижными.
Иллюстрации. Y a и b. Однако строго противоположное развитие событий также может наблюдаться: если базальные/стратегические имплантаты установлены в основание верхнечелюстной пазухи, аугментация кости может наблюдаться в зоне имплантации. Для этого может быть две причины:
a. Если в ходе имплантации возникает кровотечение в верхнечелюстную пазуху, кровяной сгусток может стабилизироваться в пазухе и способствовать образованию незрелой костной ткани. В последующем в пазухе образуется новая кортикальная костная ткань, а кортикальная кость, которая изначально служила опорой для имплантатов, резорбируется: позиция имплантатов ослабляется.
b. Аналогичным образом, окклюзионная нагрузка, передаваемая на кость через имплантат, может привести к увеличению костной массы и улучшению качества кости. Но рост кости также может привести к ослаблению контакта имплантата с кортикальной костной тканью.
9. Техника и использование системных антибиотиков и местных дезинфицирующих средств
Когда фрезой сформирован канал доступа для установки имплантатов с кортикальной опорой, следует соблюдать осторожность, чтобы не потерять частицы кости при пенетрации в верхнечелюстную пазуху. Может быть полезным промыть внутрикостный канал 5% раствором Betadine до установки имплантата. Костные частички, введенные в пазуху таким образом, могут спровоцировать инфекционный процесс, если предоперационное состояние верхнечелюстной пазухи уже препятствовало самозаживлению.
Применение системных (пероральных) антибиотиков в качестве профилактической меры при имплантации не показало себя в качестве (безопасного) средства, обеспечивающего успех имплантации или предотвращающего воспаление в верхнечелюстной пазухе.
В оперативной травматологии и ортопедии для предотвращения местного инфекционного процесса рутинно используются местные дезинфицирующие средства, такие как Betadine. Этот подход также рекомендуется при установке базальных имплантатов в любые отделы челюстей.
10. Подведение итогов
Необходимость в восстановительном хирургическом вмешательстве в области верхнечелюстной пазухи напрямую зависит о состояния самой пазухи или от наличия фрагментов после стоматологического лечения внутри этой анатомической структуры.
Установка базальных винтовых имплантатов с опорой в кортикальной кости верхнечелюстной пазухи (остеофиксация) в настоящее время является наиболее современным методом лечения, даже если один из следующих патологических процессов обнаруживается в пазухе:
- Утолщение слизистой (мембраны Шнайдера)
- Полипоз
- Мукоцеле
- Остатки стоматологических материалов
Перед установкой латеральных базальных имплантатов через пазуху, клинические признаки инфекции в верхнечелюстной пазухе должны отсутствовать, а также в ней не должны обнаруживаться остатки пломбировочных материалов или другие инородные тела, поскольку двойной принцип успешного заживления этих имплантатов требует образования мозоли (callus). Интраоперационно следует проверить вентиляцию пазухи, например, используя тест с вдыханием через нос. Грануляционные ткани, полипы, мукоцеле, кисты и остатки дентальных имплантатов удаляются посредством вмешательства по Caldwell-Luc, обычно, в сочетании с установкой имплантата или имплантатов. Этот радикальный подход к лечению представляет собой современный уровень оперативных вмешательств.
Поскольку в любом случае при установке латеральных базальных имплантатов откидывается лоскут, а установка имплантатов может, при необходимости, производиться через пазуху, минимальное увеличение объема операции за счет включения вмешательства по Caldwell-Luc не будет сопровождаться значительным увеличением ее инвазивности. Эта процедура значительно менее инвазивная, чем применение костных трансплантатов в виде блоков, когда значительно увеличивается риск и появляется болезненность в донорских участках.
Установка традиционных двухфазных дентальных имплантатов, когда их шероховатая внутрикостная поверхность пенетрирует слизистую пазухи, противопоказана. Это обычно приводит к рецидивирующему хроническому или острому инфекционному процессу в верхнечелюстной пазухе, а также к ретроградному периимплантиту.
Базальные винтовые имплантаты с полированными поверхностями, с другой стороны, могут быть установлены в верхнечелюстную пазуху или через нее (при опоре в скуловой кости), в соответствии с современным подходом. Резьба этих имплантатов должна захватывать второй или третий уровень кортикальной кости, так чтобы была достигнута стабильность при действии жевательной нагрузки (на растяжении и сжатие). При создании кортико-базальной опоры в дне верхнечелюстной пазухи апикальная часть резьбы будет автоматически локализоваться в верхнечелюстной пазухе. Это вмешательство соответствует таковым, традиционно выполняемым в оперативной травматологии и ортопедии, особенно, когда затронута верхнечелюстная пазуха.
Кортикальное дно верхнечелюстной пазухи представляет собой область сниженной стабильности (второго) кортикального уровня. Следует устанавливать достаточное число стабилизирующих имплантатов. Необходимо также предусмотреть установку дополнительных имплантатов в безопасную зону кортикальной кости (такую как дно полости носа или тубероптеригоидная область).
Литературные источники
Konstantinovic V (2003): Aspekte der implantologischen Versorgung mit BOI im Bereich des Sinus maxillaris. ZMK, 19:568–575.
Richtsmeier WJ Top 10 Reasons for endoscopic maxillary sinus surgery failure
Laryngoscope 2001 Nov. 111: 1952-6; PMID 11801976.
Besch KJ (1999): Konsensus zu BOI; Schweiz Monatsschr Zahnm, 109:971–972
1 Стержни Стратегических имплантатов Strategic Implant® могут быть гораздо более тонкими, поскольку это однокомпонентные имплантаты, при этом не требуется разъемное внутреннее соединение между абатментом и внутрикостным компонентом имплантата. Кроме того, нет необходимости в увеличении внутрикостной внешней поверхности, поскольку первичная перманентная остеофиксация обеспечивает достаточную стабильность имплантата.




